Chapter 10 腺がん
- 腺がん
■1. 頚部腺がんの問題点
1. 診断そのものがむずかしい。
2. 病気があると分かっても、膣拡大鏡検査で分かる病気の広がりや、深さが判断しにくいため、正確な診断のためには、子宮の出口を円錐切除をしなければならない時がある。
つまり正しい診断に手間取る可能性があるという事になります。
3. 子宮頚管という場所(子宮の入り口から奥に入った所)に異常がある事が多いため子宮を全部とる手術が多くなる可能性があります。
4. 進行するとリンパ節の転移率が高くなる事がある。また放射線治療の効果が低い事が多い。これらの事を考えると広めの手術が必要になる時があります。
5.Ⅰ期がんやⅡ期のがんに対しては、放射線治療に比べて手術の方が効果的であるとの考えがあります
■2. 頚部腺がんの分類
1. 腺異形成
がんとは診断出来ないものの、顕微鏡検査のレベルで異常があると考えられるもの。
上皮内腺がんという最初期のがんになる事もあるため、定期的な検査を必要とする状態です。
2. 上皮内腺がん
悪性の腺がんがあるものの、間質といって腺の周囲にまでは広がっていないもの。
扁平上皮がんのO期に相当するもの。転移の可能性が少ない事から、赤ちゃんを望む人は、円錐切除だけで済む事もあります。しかし診断がむずかしい時を考えて子宮の全切除をすすめられる時もあります。
このため手術の方法については主治医との相談が必要になります。
腺がんも進行の分類や手術方法、手術後の経過観察などは扁平上皮がんとほとんど同じです。
しかし初期の段階0期やⅠ期の部分では多少考えが異なる所があります。
0期と言われても扁平上皮がんのように円錐切除のみで良いと言われるだけでなく子宮を全部とるようにすすめられる時があります。医師と良くお話をしましょう。
これは顕微鏡による判断がむずかしいためもあります。
腺がんは初期のがんでは顕微鏡による判断がむずかしい所から、扁平上皮がんのようにⅠa期を今のところⅠa1、Ⅰa2とは分けません。このため将来子宮を残したい方は、扁平上皮がんの時よりも少し厳しく判断される時があります。
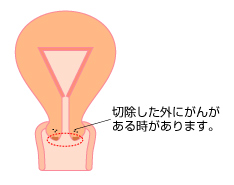
これは円錐切除で子宮の出口だけを残す手術を行い、全部取りきれたと判断されても、切り取った以外の所にがんがある事があるからです。
Ⅰa期までの方で円錐切除を行い、子宮を残された方は、医師からより慎重な通院と経過観察をすすめられるのが普通です。
3. 微少浸潤腺がん
本来正常の腺組織がある所にだけ癌があるものの、腺組織から芽が出たように周囲(ここを間質といいます)に、がんが広がりかかったもの。
扁平上皮がんのⅠa期に相当します。
しかし扁平上皮がんはⅠa1期とⅠa2期に分けますが、腺がんでは分けません。これは腺がんの診断がむずかしい事と、転移が起こりやすい事などによります。
この状態では手術で子宮をとる事がすすめられるでしょう。
この手術は精密検査をうけた上で、リンパ腺を切除する事を含めて、広めの手術をうける事がすすめられる場合があります。
4. 腺がん
3の微少浸潤腺がん以上の状態を言います。
この分類については子宮頚がんの進行期の分類というのがあります。
担当の先生から詳しいお話があるはずです。
主な治療法は手術ですが、リンパ腺を含めた大き目の手術がすすめられる事が多いでしょう。
■3. ベセスダ法について
がん検診の新しい基準にベセスダ法という検査法が採用されました。
これまで細胞診検査では、クラス分類と言ってⅠ・Ⅱ・Ⅲ(Ⅲa・Ⅲb)・ Ⅳ・Ⅴに分ける方法で表示されていました。
今回この分類方法が変わりました。
ここでは、従来のクラス分類を比較しながら新しいベセスダ分類について説明しましょう。
| ベセスダ分類 | NILM | AGC | AIS | Adenocarcinoma |
| 日本語での意味 | 異常なし | 腺性の異形が認められる | 上皮内腺がん | 腺がん |
| 推定される異常 (組織検査で推定) | 異常なし | 一般的な異常細胞の出現の時があります。 腺異形成という前がん状態とも言える異常がある時があります。 腺がんの時もあります。 | 最初期の腺がん | 進行した腺がん |
| 従来のクラス分類 | Ⅰ Ⅱ | Ⅲa | Ⅲb Ⅳ | Ⅴ |
■4. 頚部腺がんの治療
[A]頚部腺がんの治療の時の注意
①頚部腺がんは扁平上皮がんと比べて、初期がんでも限られた狭い範囲だけにとどまらず、少しだけ広い範囲に広がっている可能性があります。
②このため、初期がんの代表的な病気である上皮内がんという異常の時、異常部分だけを取り除く、円錐切除を行っても約20%の人に癌が残るというデータがあります。一方扁平上皮がんの時、円錐切除で完全に取り除いた場合では、2-4%の再発率(癌が残っているという意味のデータが)と言われています。
③また頚部腺がんの初期の時、円錐切除法が適切な治療法かを決めるのはコルポスコープ検査です。しかし腺がんでは、このコルポスコープ検査による診断が難しい事があるとも言われています。
④子宮頚部腺がんの時、円錐切除がすすめられるのは、赤ちゃんを望まれる人が殆どですが、手術後の定期検査がとても大切になります。
⑤初期のがんが考えられる時は、最終的な手術方法を決めるために円錐切除がすすめられる時があります。
[B]頚部腺がんの治療
(1)0期の時
①単純子宮全摘手術をすすめれらます。
将来赤ちゃんを産む計画のない方は、こちらの手術をすすめられる方が多いようです。
その理由は円錐切除手術だと、扁平上皮がんに比べて再発率が高い事、再発を発見しにくい事がある事、手術後定期的な検診が必要な事などがあげられます。詳しくは担当の先生と話し合ってみましょう。
②円錐切除術
赤ちゃんを希望される方にすすめられる時があります。手術で全部異常部が取り切れていると判断されても(断端部陰性といいます)約20%の人に、残った子宮側に腺がん部分が残る事があるというデータがあり、医師と十分相談の上、手術を決める必要があります。
(2)Ⅰa期と言われた時
Ⅰa期とは、まだ浸潤が浅いⅠa1期と、深い可能性があるⅠa2期に分けられます。
①Ⅰa1期
リンパ節をとらないで、子宮全摘手術をすすめられる場合、広めに子宮を取る準広汎子宮全摘手術をすすめられる場合があります。
手術方法については当ネット 子宮がん-子宮頸がん:扁平上皮がんの治療を参考にして下さい。
②Ⅰa2期
やや深くまで腺がん細胞が入り込んでいる時があり、リンパ節切除を伴った広汎子宮全摘手術あるいは準広汎子宮全摘手術をすすめられる事があります。
③赤ちゃんを希望される方は、円錐切除をすすめられる時があります。
赤ちゃんを希望される方は、Ⅰa1期に限って認められる時がありますが、女性の命を守るという大前提があり、幾つかの条件が整った女性にすすめられます。例えば、異常な部分が完全に確認出来るなど…。手術の前に担当医との十分な話し合いが必要になります。
(3)Ⅱ期の時
Ⅰ期も含めて、Ⅱ期のがん迄は、放射線療法より手術療法の方が治療した後の成績が良いというデータがあります。
但し腫瘍が3㎝未満の腫瘍については、放射線療法が効くというデータもあります。
また放射線療法も年々進行しており、治療にあたっては専門医の意見を聞く事が重要になってきております。
(4)Ⅲ期、Ⅳ期の時
放射線療法
放射線療法に抗がん剤を加える療法がすすめられている様です。
最近は放射線療法での効果が期待されています。
[C]頚部腺がんの抗癌剤療法
子宮頚部腺がんには抗がん剤が使用される時があります。
今の所いろいろな薬剤が使用されています。
扁平上皮がんではシスプラチンという薬剤がメインに使用される事が多いのですが、腺がんでもやはり、この薬剤が有効の様です。
ところで最近タキサン製剤が効果を表す事が分かってきており、各専門病院で使用されるようになっている様です。
これまでよく使用されていた、シスプラチンとタキサン製剤を組み合わせると、再発した腺がんの人、8人中60%の人に効果があったという調査があります(J Clin oncol 17:761-766.1999)
しかしこのタキサン製剤は、日本で頚部腺がんについて保険適応になっていません(乳がん、卵巣がんは適応です)。
これの代わりの薬剤も効果があるとの調査もありますので、担当の先生との十分な話し合いが大切かと思います。
■5. 子宮頚部腺がんとHPV
子宮頚部腺がんは診断がむずかしい時があります。
子宮頸がん検診は主に、細胞診検査という検査で行いますが、検査しても正常の細胞か、がん細胞か区別がつきにくいのが1番の理由です。
子宮頚部腺がんで問題なのは、もう1つ万が一腺がんになった場合転移しやすいという事があります。
そのため、しっかりした診断が必要になります。
最近HPV検査をする事で、さらに正確に腺がんの診断や予防をしようという努力がなされています。
今の所、腺がんになり易いHPVの型が分かってきました。最も代表的なものは18型ですが、他にも45型も要注意です。
また日本人に最も多い16型も、腺がんが発生する可能性が0ではないと考えられています。
こうした事を予防するためには、①がん検診をうける事、②予防ワクチンをうける事が大切になるでしょう。